O método chega à rede pública em meio à baixa diversidade contraceptiva e ao risco de reforço de práticas coercitivas
Julia Moura
O implante subdérmico contraceptivo, conhecido pela marca Implanon, foi incorporado ao Sistema Único de Saúde (SUS) em julho de 2025. A medida prevê a sua distribuição ampla e gratuita pelo território nacional. Segundo o anúncio feito pelo Ministério da Saúde, estima-se que sejam distribuídos 1,8 milhão de dispositivos até 2026 e que 500 mil mulheres sejam beneficiadas ainda em 2025.
O ranking de 2023 do Manual de Anticoncepção, feito pela Federação Brasileira das Associações de Ginecologia e Obstetrícia (Febrasgo), declarou que o Implanon alcançou o primeiro lugar do pódio, com 99,95% de eficácia, sendo considerado um dos métodos hormonais mais seguros do mercado. Além disso, ele pertence ao grupo dos LARC, Contraceptivos Reversíveis de Longa Ação, capazes de prevenir a gravidez por até três anos no organismo após a inserção.
Foto: João Silva/ Ministério da Saúde.
Embora a portaria SECTICS/MS nº 47 oficialize sua incorporação ao sistema, o fármaco deve ser inserido de forma gradual às unidades de saúde. O texto estabelece o prazo máximo de 180 dias para que as áreas técnicas efetivem a oferta do método no SUS. Nesse intervalo, estados e municípios deverão atualizar suas diretrizes clínicas, adquirir e distribuir o insumo e capacitar profissionais para a realização do procedimento.
Em um anúncio de setembro de 2025, a secretária de Atenção Primária à Saúde do Ministério da Saúde, Ana Luiza Caldas, declarou que terão prioridade no recebimento as localidades com os maiores índices de vulnerabilidade social e de gravidez na adolescência. Embora a medida possa ser interpretada como um avanço nos direitos reprodutivos, especialistas defendem a necessidade de uma análise crítica do cenário brasileiro, especialmente quanto a quem será beneficiado e aos possíveis efeitos da priorização de adolescentes na distribuição do método.
Planejamento Familiar na lei
A oferta do implante, assim como de outros métodos contraceptivos no SUS, está prevista na Lei Nº 9.263/1996, que institui o planejamento familiar no Brasil. A legislação garante acesso à informação, ao aconselhamento médico, ao pré-natal e a métodos contraceptivos, com o objetivo de promover a saúde sexual e reprodutiva da população. O texto legal se ancora no direito das mulheres de decidir, de forma livre e informada, se desejam ou não ter filhos.
Tal lei é resultado da luta histórica pelo reconhecimento dos direitos reprodutivos femininos pelo Estado brasileiro, de modo que essa discussão precisou evoluir e perpassar diferentes programas políticos ao longo dos anos. O pioneiro foi o Programa de Assistência Integral à Saúde da Mulher (PAISM), lançado em 1984 pelo Ministério da Saúde. O programa rompeu com a lógica exclusivamente materno-infantil ao adotar uma abordagem integral da saúde da mulher, considerando dimensões físicas, mentais e sociais.
Em 2004, o PAISM foi ampliado e institucionalizado como Política Nacional de Atenção Integral à Saúde da Mulher (PNAISM). A mudança de programa para política pública consolidou o compromisso do Estado brasileiro com diretrizes que incorporam gênero, raça/etnia e a atenção a grupos em situação de vulnerabilidade.
Ana Costa, professora da pós-graduação da Universidade do Distrito Federal e diretora do Centro Brasileiro de Estudos de Saúde, participou da elaboração do PAISM, enquanto ainda era técnica da Divisão Nacional de Saúde Materno-infantil do Ministério da Saúde. “Quando nós construímos o Programa, lá nos anos 80, a oferta de métodos deveria ser ampla, isso tá na lei. Você não pode impor às mulheres um método único, porque nós não somos únicas e nem vivemos de uma forma linear toda a nossa vida reprodutiva”, afirma.
A aplicação prática da PNAISM, no entanto, enfrenta entraves. A ineficácia social da lei pode ser observada na distribuição desigual e não universalizada de métodos já previstos em portarias anteriores. A aquisição dos fármacos é centralizada no Ministério da Saúde, que realiza a compra e a distribuição para as prefeituras, que são escolhidas de acordo com a prioridade estabelecida pelo órgão.
“As prefeituras também recebem dinheiro e podem eventualmente comprar [outros contraceptivos]. Essa decisão de compras centralizadas depende muito do que é estratégico, ou mesmo de compras volumosíssimas, que podem ser mais vantajosas”, pontua Ana. Segundo ela, essa lógica abre espaço para interesses comerciais que nem sempre convergem com o princípio da universalidade do SUS. “Tem um viés de interesse financeiro e de fazer negócio em relação a essas compras”, acrescenta.
Nesse contexto, a indústria farmacêutica encontra um mercado expressivo no sistema público, o que ajuda a explicar a predominância de métodos hormonais no SUS. Dados da Fortune Business Insights indicam que o mercado global de contraceptivos hormonais movimentou US$ 16,8 bilhões em 2020, com projeção de alcançar US$ 24,3 bilhões até 2027.
A oferta seletiva de métodos contraceptivos – em sua maioria, hormonais – afeta diretamente a autonomia decisória das mulheres. É válido ressaltar que uma política de planejamento familiar efetiva deve garantir não somente o acesso a diferentes métodos para todas as regiões do país, como também oferecer informações sobre eles, para que as mulheres possam decidir qual está de acordo com a sua fase de vida atual.
“Essa é a nossa grande preocupação, se atendendo a um negócio da indústria farmacêutica, se nós não estamos sacrificando uma política e um princípio ético de atendimento à saúde das mulheres tão importante”, conclui Ana.

Ilustração: Marta Pucci
Métodos hormonais
Além das lacunas na aplicação da lei, a predominância de métodos hormonais na rede pública também gera preocupação, no que tange à saúde das pacientes. “Nem toda mulher vivencia o uso de um método hormonal sem risco, muitas mulheres inclusive não toleram o método hormonal. Outras acabam incorporando seus riscos de uso, e eles são vários”, explica Ana.
A professora alerta que muitas mulheres são levadas a acreditar que o uso contínuo de contraceptivos hormonais é adequado em todas as fases da vida reprodutiva, o que pode não ser o caso de todas as pacientes. “É muito positivo que você desenvolva e disponibilize essas tecnologias de forma acessível. Porém, essa tecnologia não vai servir para 100% das mulheres”, finaliza Costa.
No caso do implante, por exemplo, seu principal mecanismo de ação é o bloqueio da ovulação. “O implante subdérmico de etonogestrel é um método de progestagênio isolado, ou seja, ele é um método hormonal que contém só progestagênio. Como todo progestagênio, ele atua aumentando o muco cervical”, explica Mariane Nunes de Nadai, médica especializada em ginecologia e obstetrícia.
Cada método atua de maneira diferente no organismo da paciente, apresentando efeitos colaterais variados. Há também contraceptivos inócuos, como métodos de barreira, alternativas que possuem efeitos secundários mínimos, ou que não envolvem hormônios ou intervenções médicas invasivas. Ainda assim, segundo especialistas, esses métodos são subofertados no SUS, assim como o diafragma e o DIU.
Por meio da Lei de Acesso à Informação (LAI), em 2019 a revista AZMinas constatou que o Ministério da Saúde não realizava a compra desses dois últimos contraceptivos desde 2015. Dados da mesma reportagem revelam que “enquanto a compra do DIU e diafragma parou, os métodos hormonais, como os injetáveis e pílulas, continuaram tendo altos valores investidos em suas compras”, conforme pode ser observado no gráfico abaixo.
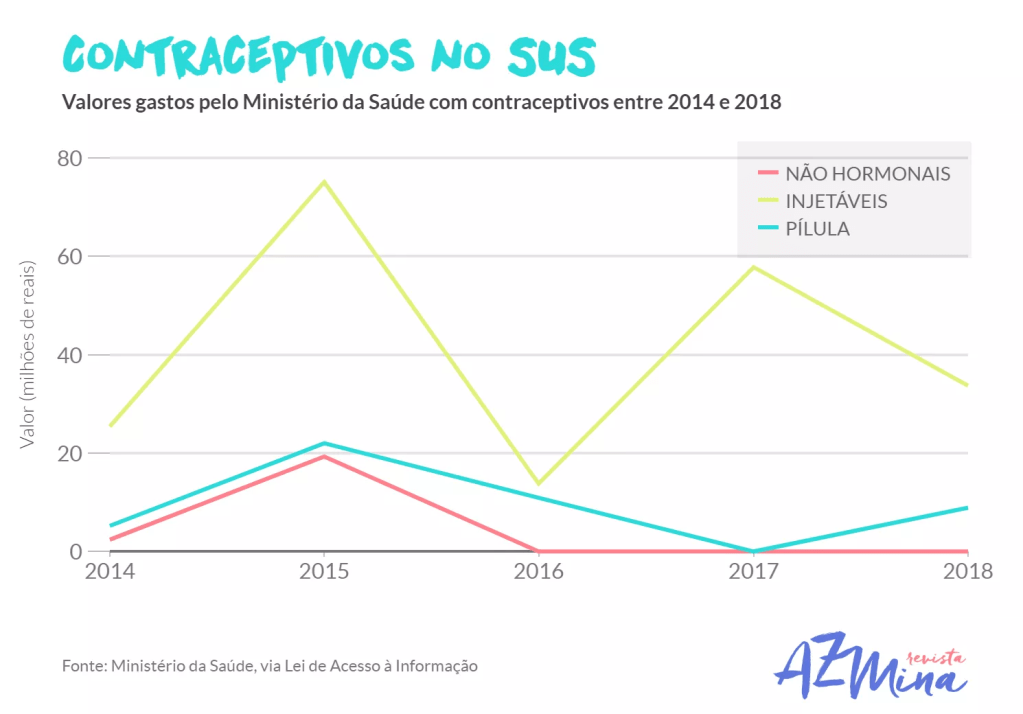
Contraceptivos no SUS de 2014 a 2018 (Foto: AZMina)
Para Mariane, a omissão de informações sobre os efeitos colaterais e a totalidade de métodos contraceptivos disponíveis no SUS se constitui como uma coerção contraceptiva. “O aconselhamento adequado inclui que você traga a mulher para a participação nessa escolha, depois de trazer as informações para ela. Ela deve participar dessa escolha, desde que ela tenha informações reais e baseada em evidência científica, para que ela possa escolher junto ao profissional de saúde”, pontua a médica.
Adolescentes como público-alvo
Dados de estudo da Universidade Federal de Pelotas (UFPel) indicam que uma em cada 23 meninas entre 15 e 19 anos se torna mãe a cada ano no Brasil. A taxa de nascimentos por mil adolescentes chega a 77,1 na região Norte, mais que o dobro da registrada no Sul, de 35 por mil.
Além dos riscos associados à gravidez precoce, parte significativa desses casos está relacionada à violência sexual. Outra pesquisa da UFPel aponta que, anualmente, 11.607 partos decorrem de estupros contra meninas com menos de 14 anos.
Nesse cenário, a priorização da distribuição do Implanon em regiões com altos índices de gravidez na adolescência pode reduzir gestações, mas não enfrenta as causas estruturais da violência. “Nós precisamos que o SUS disponha de serviços de apoio, amparo e cuidado a essas meninas”, defende Ana Costa.
Segundo a professora, políticas de planejamento familiar devem estar integradas a ações de saúde integral. “Não se trata apenas de implantar o Implanon e abandonar essas adolescentes. Você tem que monitorar a saúde delas e estudar os riscos”, conclui.


Deixe um comentário